多学科协作成功救治完全性前置胎盘伴胎盘植入高龄孕妇
栏目:新闻动态
日期:2022.04.09
近日,济宁市第三人民医院产科联合其他科室成功救治一位完全性前置胎盘伴胎盘植入高龄孕妇。
41岁的王女士14年前有剖宫产史,此次孕期一直规律产检,彩超多次提示胎盘下缘部分覆盖宫颈内口,一直未出现异常出血等情况。现孕妇已满37周,不排除完全性前置胎盘的可能,产科主任刘伟综合考虑产妇情况,建议尽早终止妊娠。孕妇和家属很不解,认为她离预产期还差近一个月,现在没什么症状,住院是不是太早了?
完全性前置胎盘、胎盘植入,俗称“产科之王”,手术难度大,严重产后出血发生率高,甚至术中需切除子宫止血,更严重的会危及产妇生命。刘伟主任向孕妇及家属反复说明其病情复杂性,建议孕妇立即住院治疗。出于对刘主任的信任,孕妇办理了住院手续。
患者入院后,刘伟主任立即组织全科病例讨论,再次联系阴道彩超进一步明确胎盘与子宫及临近器官关系,仍考虑完全性前置胎盘,不排除胎盘植入可能,因孕周已达37周,继续待产,随时可能出现宫缩,发生难以抑制的产前出血危及母婴生命。手术团队和患者充分沟通了手术风险,制定了严密的手术方案,对术中术后可能出现的意外情况进行充分的估计及预防,实施个体化术前准备,同时联系检验科、输血科、麻醉科、重症医学科、新生儿科等相关科室做好抢救准备,配备经验丰富的医疗急救团队,力求在保证孕妇安全的前提下,将胎儿娩出过程尽量缩短。
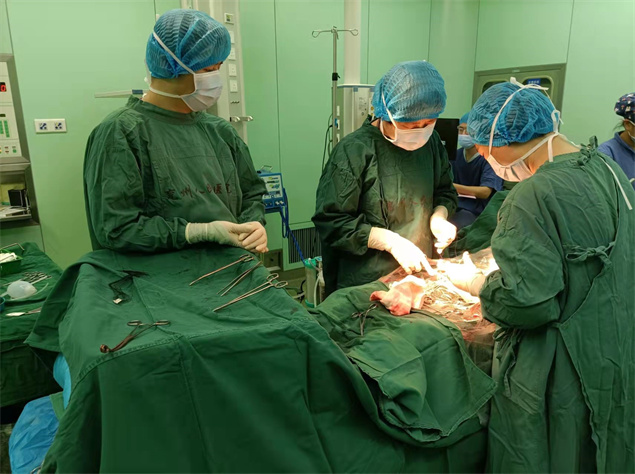
患者次日入手术室,全部医护人员准备到位,手术中可见数条迂曲怒张的血管分布于子宫前壁下段。手术室的气氛一下紧张了起来,和术前分析的一样,胎盘已达子宫下。刘伟立即在血管缝隙,切开子宫肌层,切口下方即是胎盘,胎盘打洞,迅速娩出胎儿,随着一声响亮的婴儿啼哭声响侧手术室,加速的心跳还没来得及放缓,突然一股鲜血自宫腔内涌出。真正的挑战才刚开始,产妇出现胎盘娩出困难,但见胎盘位于子宫后壁,子宫底部向下及两侧延伸完全覆盖宫颈内口,两侧前壁肌层部分缺失,胎盘粘连伴部分植入,胎盘附着面粗糙,宫腔内瞬间出血增多。在场医务人员忙而不乱,立即徒手剥离胎盘,考虑胎盘植入,尽可能钳夹清理胎盘及胎膜组织,按照既定的方案有条不紊的进行处理。在大家的共同努力下,行子宫下段提拉补丁缝合加双侧子宫动脉上行支结扎术后止血成功,并保留了子宫。
整个手术历时1小时10分钟,术中开通两路静脉液路,使患者在快速大量出血的情况下能保证全身重要器官供血供氧,最大程度避免心脑肾等主要脏器功能衰竭发生,术后转入重症医学科进行生命支持治疗,目前患者转危为安。刘伟主任及团队医务人员术前的正确评估判断和术中的应急处置挽救了产妇和胎儿两条生命,患者及家属十分感谢。
危重孕产妇绿色生命线离不开产、儿科、麻醉科、手术室、重症医学科、超声医学科及各相关职能科室的鼎力配合,多次实战演练,让多学科的配合无懈可击,并为全区危重症孕产妇的生命保驾护航。
胎盘植入是产科最危险的并发症之一,可导致严重的产时出血,造成母亲产后出血,休克,子宫切除,组织器官缺血再灌注损伤及孕产妇死亡。专家提醒:孕产妇年龄大于35岁,孕产次数≥3,有多次人流刮宫史、子宫切开史和宫腔感染等都是导致胎盘植入的高危因素。要预防胎盘植入,最好的方法就是规避上述高危因素。对于已经经历过剖宫产而又打算生育二胎的女性来说,一定要重视孕前和产前的检查。孕前通过B超了解子宫恢复的情况,早孕期明确胎盘的位置和状态,并在整个孕期接受规范而严格的监测。
(产科一区)









